| |
|
|
|
|
| ●生物学性状
|
|
|
|
|
| |
|
○形态与结构:
- 球形,直径约100~120nm。
- 外层:脂蛋白包膜,嵌有gp120和gp41两种糖蛋白,前者构成包膜表面的刺突,后者为跨膜蛋白。
- 核心:核衣壳,含病毒RNA、逆转录酶和核衣壳蛋白。
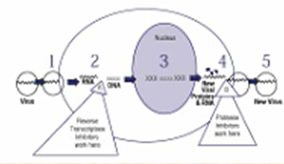
○病毒的复制过程: |
|
|
|
|
| |
|
 |
|
|
|
|
| |
|
|
|
|
| |
|
○抵抗力 HIV对理化因素的抵抗力较弱。56℃加热30min可被灭活。 |
|
|
|
|
| |
|
|
|
|
| ●致病性 |
|
|
|
|
| |
|
○传染源:HIV无症状携带者、AIDS患者。 |
|
|
|
|
|
| |
○主要传播途径: |
|
|
|
|
|
| |
|
-性传播;
-血液传播:输血,血制品,骨髓/器官移植,共用污染的注射器、针头的静脉药瘾者等;
-母婴传播:胎盘、产道;母乳喂养、密切接触。
|
|
|
| |
○临床表现 |
|
|
| |
|
|
(1)原发感染急性期:发热、咽炎、淋巴结肿大、皮肤斑丘疹、粘膜溃疡等;
(2)无症状潜伏期:
(3)AIDS相关综合征:全身持续淋巴结肿大、发热、盗汗、全身倦怠、慢性腹泻等;
(4)典型AIDS:机会感染(opportunistic infections)、恶性肿瘤、HIV脑病、AIDS痴呆综合征等 |
|
|
| |
○致病机理:
|
|
|
| |
HIV致病特点:选择性的损伤表达CD4+分子的细胞,主要TH,造成以CD4+细胞缺损、功能障碍为中心的严重免疫缺陷。
HIV损伤CD4+细胞的机制:
(1)病毒增殖后期,由于包膜糖蛋白插入细胞膜或病毒从包膜出芽释放,导致包膜通透性增加而损伤细胞。
(2)病毒增殖时产生大量未整合的病毒DNA,对细胞的正常生物合成活性有干扰作用。
(3)胞膜上有病毒糖蛋白表达的CD4+细胞可与周围未受病毒感染的CD4+细胞融合,形成多核巨细胞而导致细胞死亡。
(4)受染细胞膜上表达的HIV糖蛋白抗原,能被特异性细胞毒性T细胞所识别,或与特异性受体结合后,通过抗体依赖细胞介导的细胞毒作用而破坏细胞。
(5)病毒诱导自身免疫使T淋巴细胞损伤或功能障碍。
在机体免疫功能严重缺损情况下,艾滋病患者的抗感染能力显著下降,一些对正常机体无明显致病作用的病毒、细菌、真菌、和原虫,常可造成艾滋病患者的致死性感染。部分病人还可并发Kaposi肉瘤和恶性淋巴瘤。
|
|
|
| |
|
|
|
|
|
○合并各种机会感染与肿瘤
|
|
|
|
|
在机体免疫功能严重缺损情况下,艾滋病患者的抗感染能力显著下降,一些对正常机体无明显致病作用的病毒、细菌、真菌、和原虫,常可造成艾滋病患者的致死性感染。部分病人还可并发Kaposi肉瘤和恶性淋巴瘤。
|
|
|
|
| |
|
|
|
| |
|
|
|
| |
●免疫性 |
|
|
|
|
|
| |
○机体产生中和抗体:急性期可中和血中病毒,但不能清除潜伏病毒。
○机体的细胞免疫反应(ADCC,CTL,NK)。
CTL可杀伤感染的细胞,阻止病毒扩散,但不能清除潜伏病毒。HIV一旦感染机体,将终身携带。
|
|
|
| |
|
|
|
|
|
| ●微生物学检查 |
|
|
|
|
|
| |
HIV感染的实验室诊断方法有两大类:一类是测定抗体,是目前最常应用的方法;另一类是测定病毒及其组分。
○检测抗体
主要的方法有ELISA、IFA、RIA、免疫印迹试验。ELISA、RIA、IFA是筛查试验;免疫印迹试验是确证试验;
○检测病毒及其组分
1.病毒分离
2.测定病毒抗原
3.测定病毒核酸
|
|
| |
|
| |
|
|
|
|
|
|
|
|
|
|
|
●防治原则
|
|
|
|
|
| |
|
|
|
|
| |
○预防:
(1)一般措施:建立完善的监测网络,加强对高危人群的监测;宣传教育,了解传播途径;加强对血制品管理、检测。
(2)疫苗研究:多种疫苗在研究中,因为病毒变异快,所以难度大。 |
|
| |
○治疗:“鸡尾酒疗法”
:一种蛋白酶抑制剂+两种逆转录酶抑制剂,抑制HIV复制的2个关键环节。 |
|
| |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
| |
鸡尾酒疗法 |
|

形态与结构
|
|
|
|
|
| |
|
|
|
|
|
| |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|

